اشتراک گذاری:

نورولوژیست فلوشیپ MS و انسفالیت های التهابی از کانادا
Responsible Director of Health News Magazine
چکیده: مولتیپل اسکلروزیس چیست؟
مولتیپل اسکلروزیس (MS) یک اختلال عصبی مزمن است. این یک اختلال خود ایمنی است، به این معنی که در بیماری ام اس، سیستم ایمنی که معمولاً از ما در برابر ویروس ها، باکتری ها و سایر تهدیدات محافظت می کند، به اشتباه به سلول های سالم حمله می کند. علائم ام اس معمولا در بزرگسالان جوان، بین سنین ۲۰ تا ۴۰ سالگی شروع می شود.
ام اس افراد را به صورت متفاوت تحت تاثیر قرار می دهد. تعداد کمی از افراد مبتلا به ام اس علائم خفیف با ناتوانی کمی خواهند داشت، در حالی که سایر افراد علائم بدتر را تجربه می کنند که به مرور زمان منجر به افزایش ناتوانی می شود. اکثر افراد مبتلا به ام اس دوره های کوتاهی از علائم را نشان می دهند که پس از ظاهر شدن به طور کامل یا تا حدی برطرف می شوند. این دوره ها با مدت زمان طولانی بدون علائم قابل توجه ظاهر می شود. اکثر افراد مبتلا به ام اس امید به زندگی طبیعی دارند.
میلین و سیستم ایمنی بدن
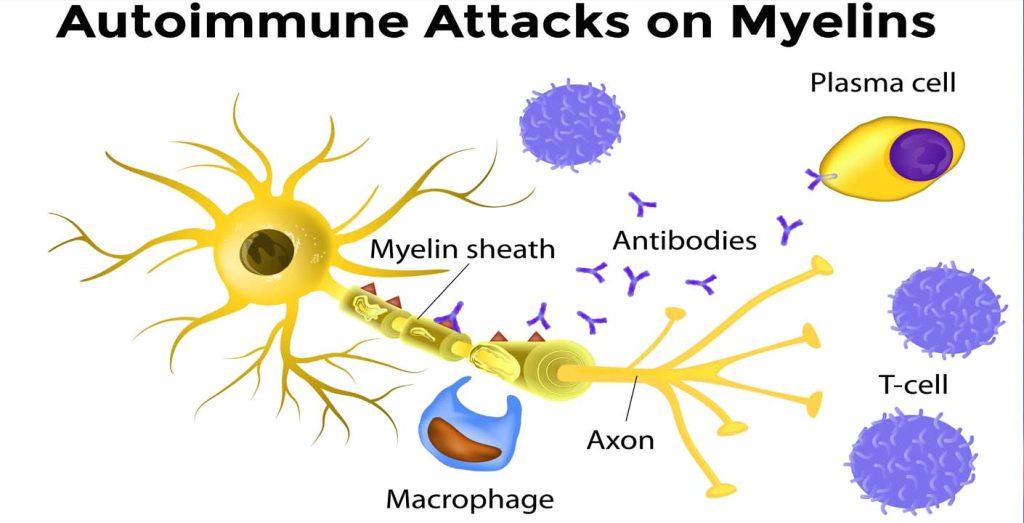
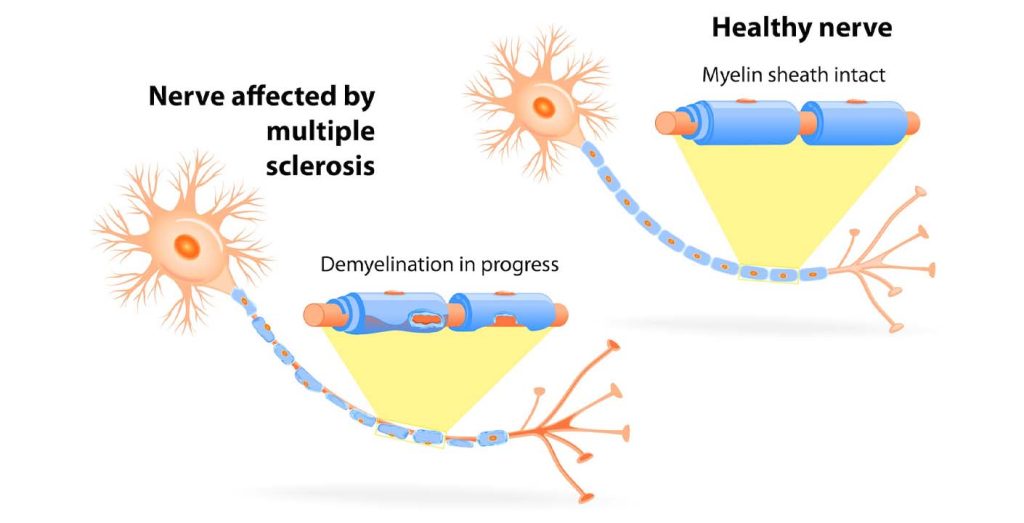
در بیماری ام اس، سیستم ایمنی به میلین در سیستم عصبی مرکزی که از مغز، نخاع و اعصاب بینایی که چشم ها را به مغز متصل می کنند، حمله می کند. میلین مخلوطی از پروتئین و اسیدهای چرب است که پوشش محافظ (معروف به غلاف میلین) را می سازد که رشته های عصبی (آکسون ها) را می پوشاند. میلین چیزی است که به ماده سفید مغز، ظاهر سفید رنگ می دهد.
ام اس علاوه بر آسیب به غلاف میلین، به سلول های عصبی که در ماده خاکستری مغز یافت می شود و همچنین به خود آکسون ها نیز آسیب می رساند. با پیشرفت بیماری، خارجی ترین لایه مغز به نام قشر مغز، کوچک می شود. این فرآیند به عنوان آتروفی قشر مغز شناخته می شود. روشی که آتروفی قشر مغز در ام اس اتفاق می افتد ممکن است آن را با برخی از اختلالات عصبی مرتبط کند.
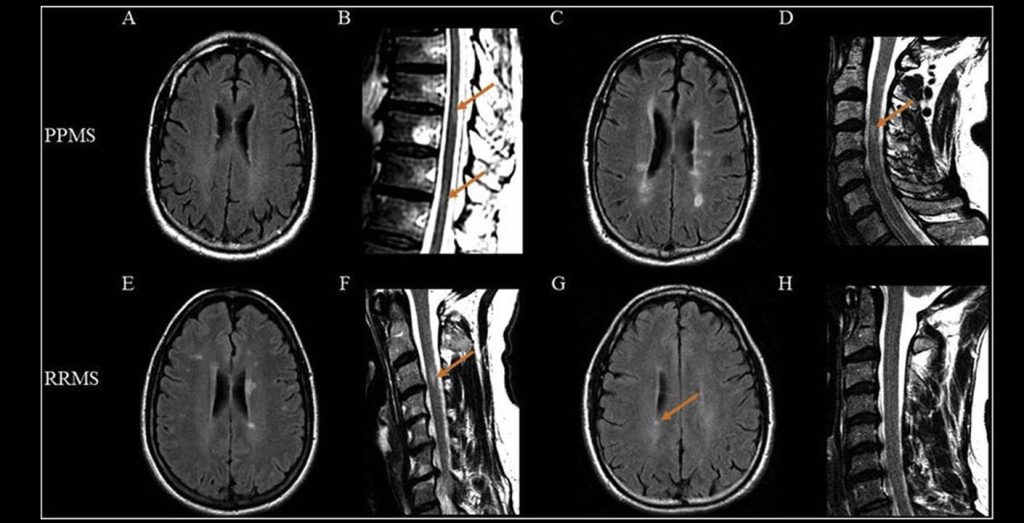
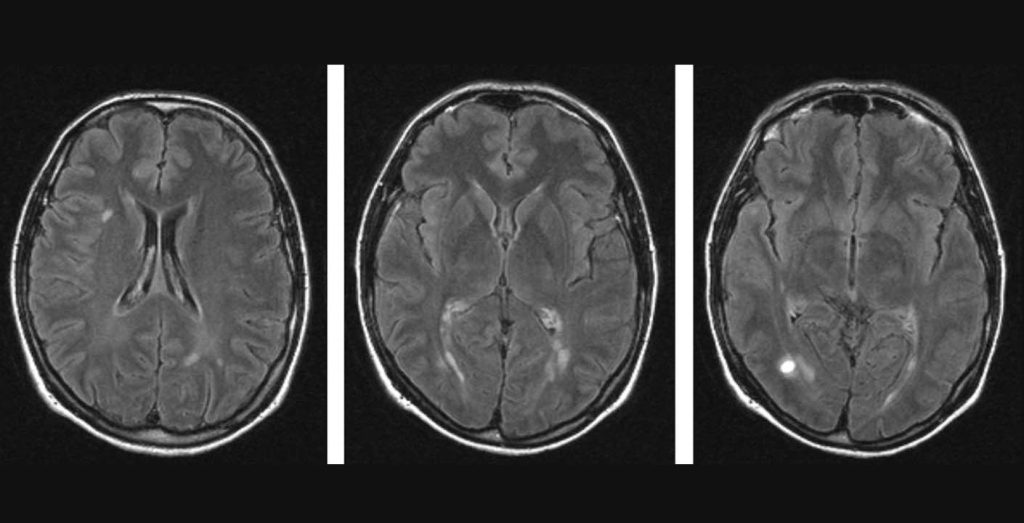
اسکلروز یک اصطلاح پزشکی برای نواحی متمایز بافت اسکار مانند است که در نتیجه حمله به میلین توسط سیستم ایمنی بدن ایجاد می شود. این نواحی در MRI (تصویربرداری رزونانس مغناطیسی) قابل مشاهده هستند. تکه های بافت اسکار مانند (که پلاک یا ضایعات نیز نامیده می شود) می توانند به کوچکی سر یک سنجاق یا به بزرگی یک توپ گلف باشند.
علائم ام اس به شدت حملات و همچنین محل و اندازه پلاک ها بستگی دارد.
سیر بیماری ام اس
سیر بیماری ام اس در هر فرد متفاوت است، که پیش بینی چگونگی رفتار یک فرد با این بیماری را دشوار می کند. در حالی که بسیاری از دورهها یا پیشرفتهای اماس در طول سالها مورد استفاده قرار گرفتهاند، این موارد در حال تغییر هستند، زیرا جامعه علمی و پزشکی پیشرفتهای معمول بیماری را بهتر درک میکنند.
در حال حاضر، پنج دوره مورد استفاده برای توصیف ام اس عبارتند از:
سندرم ایزوله بالینی: علائم از یک حمله منفرد (که تشدید یا عود نیز نامیده می شود) به دنبال بهبودی کامل یا تقریباً کامل ظاهر می شوند. تصویربرداری رزونانس مغناطیسی (MRI) و سایر آزمایشها، مانند ضربه زدن به ستون فقرات یا تستهای الکتریکی بینایی، ممکن است آسیب «بیصدا» را در سایر نقاط سیستم عصبی مرکزی نشان دهند. اگر این آسیب شناسایی شود، می تواند امکان تشخیص کامل ام اس را حتی پس از یک حمله واحد فراهم کند.
ام اس عودکننده- فروکش کننده: علائم به شکل حملات مکرر همراه با بهبودی کامل یا نسبی بروز می کند. دوره های عدم فعالیت بیماری بین حملات ام اس به عنوان بهبودی شناخته می شود. ممکن است هفتهها، ماهها یا حتی سالها قبل از وقوع حمله دیگری بگذرد و پس از آن مجدداً یک دوره عدم تحرک رخ دهد. درمان با درمان های اصلاح کننده بیماری می تواند دفعات حملات را کاهش دهد یا به طور کامل آنها را از بین ببرد. اکثر افراد مبتلا به ام اس در ابتدا با این فرم تشخیص داده می شوند.
ام اس پیشرونده ثانویه: ام اس عودکننده- فروکش کننده، می تواند به تدریج به ام اس پیشرونده ثانویه تبدیل شود. حملات کمتر و کمتر شایع می شوند، اما ممکن است همچنان رخ دهند، و افراد شروع به ایجاد علائم تدریجی و ثابت با بدتر شدن عملکرد خود در طول زمان می کنند. MS پیشرونده ثانویه با حملات “فعال” نامیده می شود، در حالی که MS پیشرونده ثانویه بدون حملات “غیر عود کننده” نامیده می شود. درمان اصلاحکننده بیماری برای اماس عودکننده و فروکشکننده میتواند اماس پیشرونده ثانویه را به تأخیر بیندازد و گاهی از آن پیشگیری کند، اما این انتقال حتی با درمان نیز ممکن است رخ دهد.
ام اس پیشرونده اولیه: این دوره از ام اس، کمتر شایع است و با علائم بدتر شدن تدریجی از ابتدا مشخص می شود، بدون حملات حاد قابل توجه، اگرچه ممکن است بدتر شدن موقت یا جزئی یا تسکین علائم وجود داشته باشد.
سندرم جدا شده از نظر رادیولوژیک: نادرترین دوره ام اس که در آن فرد نتایج غیرطبیعی MRI دارد که شبیه ام اس است، اما علائم ام اس را ندارد. با این حال، علائم (حملات یا پیشرفت) ممکن است در آینده رخ دهد.
علائم ام اس
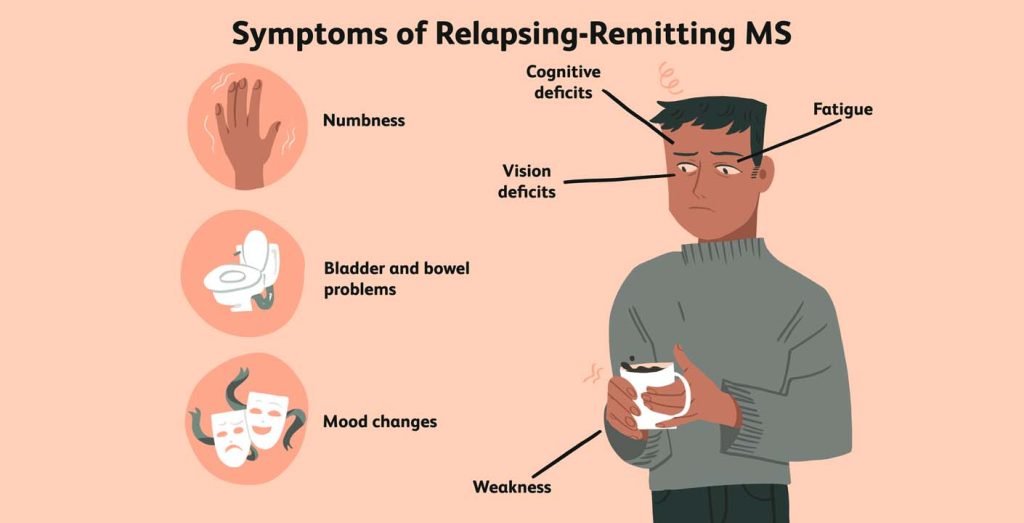
الف. علائم اولیه ام اس اغلب عبارتند از:
مشکلات بینایی، مانند دوبینی یا نوریت بینایی (التهاب عصب بینایی) که باعث درد همراه با حرکت چشم و از دست دادن بینایی می شود.
- ضعف عضلانی، اغلب در بازوها و پاها، و سفتی عضلات همراه با اسپاسم عضلانی دردناک
- گزگز، بی حسی یا درد در بازوها، پاها، تنه یا صورت
- دست و پا چلفتی، به خصوص مشکل در حفظ تعادل هنگام راه رفتن
- مشکلات کنترل مثانه
- سرگیجه متناوب یا مداوم
ب. ام اس ممکن است علائم دیگری نیز ایجاد کند، مانند:
- خستگی ذهنی یا جسمی
- تغییرات خلقی مانند افسردگی یا مشکل در بیان یا کنترل هیجانی
- تغییرات شناختی، از جمله مشکلات تمرکز، انجام چند کار، تفکر، یا یادگیری، یا مشکلات حافظه یا قضاوت
- ضعف، سفتی و اسپاسم عضلانی ممکن است آنقدر شدید باشد که راه رفتن یا ایستادن را تحت تاثیر قرار دهد. در برخی موارد، ام اس منجر به فلج نسبی یا کامل می شود. استفاده از ویلچر به خصوص در افرادی که درمان نشده اند یا بیماری پیشرفته ای دارند غیر معمول نیست. بسیاری از افراد مبتلا به ام اس زمانی که تب دارند یا در معرض گرما قرار می گیرند یا به دنبال عفونت های رایج، علائمشان بدتر می شود.
- درد به ندرت اولین علامت ام اس است، اما درد اغلب با نوریت بینایی و نورالژی سه قلو رخ می دهد. اسپاسم دردناک اندام و درد شدید در پاها یا اطراف شکم نیز می تواند از علائم ام اس باشد.
چه کسانی بیشتر در معرض ابتلا به مولتیپل اسکلروزیس هستند؟
زنان بیشتر از مردان به ام اس مبتلا می شوند. افراد از هر نژاد و قومیت ممکن است به ام اس مبتلا شوند، اما این بیماری در سفید پوستان شایع است.
داشتن والدین یا خواهر و برادر مبتلا به ام اس نیز احتمال ابتلای فرد به ام اس را افزایش می دهد، اگرچه ام اس خود یک اختلال ارثی نیست. تحقیقات نشان میدهد که صدها ژن و گونههای ژنی با هم ترکیب میشوند و آسیبپذیری در برابر اماس ایجاد میکنند. برخی از این ژن ها شناسایی شده اند و بیشتر آنها با عملکردهای سیستم ایمنی مرتبط هستند. برخی از ژن های شناخته شده مشابه ژن هایی هستند که در افراد مبتلا به سایر بیماری های خودایمنی مانند بیماری التهابی روده، بیماری سلیاک، دیابت نوع ۱، آرتریت روماتوئید یا لوپوس شناسایی شده اند.
چندین ویروس در افراد مبتلا به ام اس یافت شده است، اما ویروسی که به طور مداوم با پیشرفت ام اس مرتبط است، ویروس اپشتین بار (EBV) است که باعث مونونوکلئوز عفونی می شود. تقریباً همه در مقطعی از زندگی خود به EBV مبتلا شده اند. تنها حدود ۵ درصد از جمعیت مبتلا نشده اند و این افراد در معرض خطر کمتری برای ابتلا به ام اس نسبت به افراد آلوده هستند. افرادی که در دوران کودکی به EBV مبتلا شده اند نسبت به افرادی که در نوجوانی یا بزرگسالی به EBV آلوده شده اند، در معرض خطر کمتری برای ابتلا به ام اس هستند. با این حال، اکثریت قریب به اتفاق افرادی که به EBV آلوده می شوند، به ام اس مبتلا نمی شوند.
تحقیقات نشان میدهد افرادی که زمان بیشتری را زیر نور خورشید میگذرانند و افرادی که سطوح نسبتاً بالاتری از ویتامین D دارند، نسبت به افرادی که این کار را نمیکنند کمتر در معرض ابتلا به اماس هستند. علاوه بر این، افراد مبتلا به ام اس که زمان زیادی را زیر نور خورشید می گذرانند و/یا سطح ویتامین D بالاتری دارند، دوره بیماری با شدت کمتر و عود کمتری دارند. نور روشن خورشید به پوست انسان کمک میکند ویتامین D تولید کند. محققان معتقدند که ویتامین D ممکن است به تنظیم سیستم ایمنی بدن کمک کند تا خطر ابتلا به اماس یا اختلالات خود ایمنی را به طور کلی کاهش دهد. مردم مناطق نزدیک به خط استوا، که در آن نور شدید خورشید زیاد است، معمولاً در معرض خطر ابتلا به ام اس بسیار کمتر از مردم مناطق معتدل مانند ایالات متحده و کانادا هستند، جایی که نور خورشید در طول سال بسیار متغیر است.
مطالعات نشان داده است که افرادی که سیگار می کشند بیشتر در معرض ابتلا به ام اس هستند و دوره بیماری تهاجمی تری دارند. آنها همچنین تمایل به ضایعات مغزی و کوچک شدن مغز بیشتری نسبت به افراد غیر سیگاری دارند.

مولتیپل اسکلروزیس چگونه تشخیص داده و درمان می شود؟
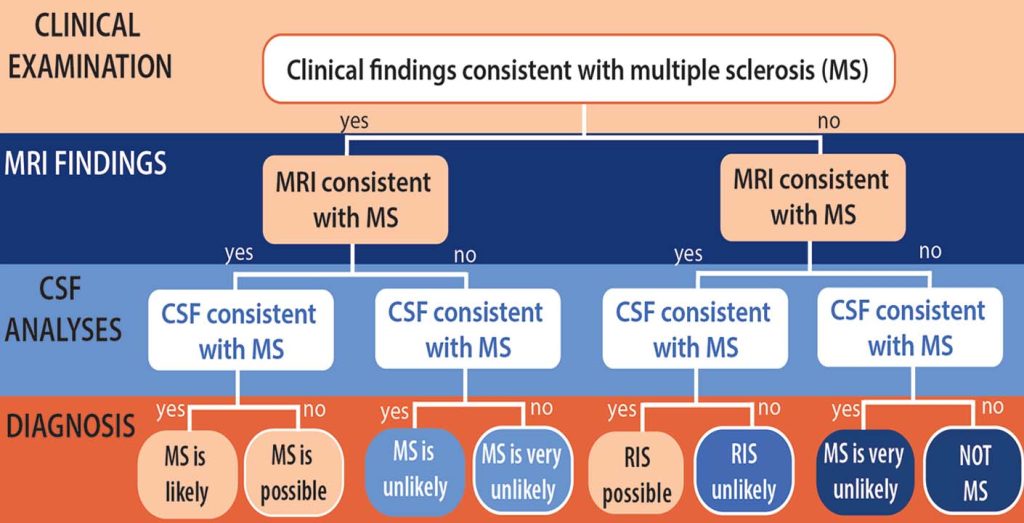
الف. تشخیص ام اس
هیچ آزمایش واحدی برای تشخیص ام اس وجود ندارد. پزشکان از آزمایشهای مختلفی برای رد یا تأیید تشخیص استفاده میکنند. علاوه بر تاریخچه پزشکی کامل، معاینه فیزیکی و معاینه دقیق عصبی، پزشک ممکن است اسکن MRI از مغز و نخاع را برای بررسی ضایعات مشخصه ام اس توصیه کند. ممکن است یک ماده رنگی یا ماده حاجب به داخل ورید تزریق شود تا تصاویر مغز را بهبود بخشد.
توجه: علاوه بر این، پزشک ممکن است توصیه کند:
- پونکسیون کمری (گاهی اوقات به آن ضربه نخاعی می گویند) برای به دست آوردن نمونه ای از مایع مغزی نخاعی و بررسی آن از نظر پروتئین ها و سلول های التهابی مرتبط با بیماری. این همچنین میتواند برای بیماریهایی که ممکن است شبیه اماس باشد، آزمایش کند.
- تستهای پتانسیل برانگیخته، که از الکترودهای قرار داده شده روی پوست و سیگنالهای الکتریکی بدون درد برای اندازهگیری سرعت و دقت سیستم عصبی به تحریک استفاده میکنند.
- MRI اعصاب بینایی، توموگرافی انسجام بینایی (OCT) یا پتانسیل های برانگیخته بینایی برای تشخیص ضایعات عصب بینایی
در بیشتر موارد، پزشکان می توانند ام اس را با ارزیابی علائم و شناسایی علائم مشخصه ام اس در MRI تشخیص دهند.
درمان ام اس
هیچ درمانی برای ام اس وجود ندارد، اما درمان هایی وجود دارد که می تواند تعداد و شدت عودها را کاهش داده و پیشرفت طولانی مدت بیماری را به تاخیر بیندازد.
کورتیکواستروئیدها مانند متیل پردنیزولون در طی سه تا پنج روز تجویز می شوند و معمولاً به داخل ورید تزریق می شوند. کورتیکواستروئیدها به سرعت و با قدرت سیستم ایمنی را سرکوب کرده و التهاب را کاهش می دهند. آنها ممکن است با دوز کاهش یافته کورتیکواستروئیدهای خوراکی دنبال شوند. آزمایشهای بالینی نشان دادهاند که این داروها بهبودی پس از حملات اماس را تسریع میکنند، اما نتیجه طولانیمدت بیماری را تغییر نمیدهند.
درمان های اصلاح کننده بیماری
درمان های فعلی تایید شده توسط سازمان غذا و داروی ایالات متحده (FDA) برای ام اس برای تعدیل یا سرکوب واکنش های التهابی این بیماری طراحی شده اند. آنها برای ام اس عود کننده- فروکش کننده یا ام اس پیشرونده ثانویه با حملات باقیمانده موثرتر هستند. آنها همچنین در برخی از موارد سندرم جدا شده از طریق رادیولوژی برای جلوگیری از پیشرفت MS بالینی موثر هستند. سندرم جدا شده از نظر رادیولوژیک وضعیتی است که در آن فرد نتایج MRI غیرطبیعی دارد که شبیه ام اس است، اما علائم ام اس را ندارد.
درمان های تزریقی عبارتند از:
Natalizumab (نام تجاری: Tysabri®) با جلوگیری از ورود سلول های سیستم ایمنی به سیستم عصبی مرکزی عمل می کند. بسیار موثر است اما با افزایش خطر یک عفونت ویروسی جدی و بالقوه کشنده مغز به نام لکوانسفالوپاتی چند کانونی پیشرونده (PML) همراه است. آزمایش خون منظم برای آزمایش آنتی بادی های ویروسی که باعث PML می شود می تواند به رفع این خطر کمک کند.
Ocrelizumab (نام تجاری: Ocrevus®) بزرگسالان مبتلا به ام اس عود کننده- فروکش کننده یا فعال ثانویه-پیشرونده یا اولیه-پیشرونده را درمان می کند. در حال حاضر این تنها درمان اصلاح کننده بیماری مورد تایید FDA برای ام اس پیشرونده اولیه است. این دارو سلول های ایمنی در گردش (“سلول های B“) را هدف قرار می دهد که عملکردهای زیادی دارند، از جمله ایجاد سلول هایی که آنتی بادی تولید می کنند. عوارض جانبی شامل واکنش های مربوط به انفوزیون و افزایش خطر عفونت است. Ocrelizumab ممکن است کمی خطر ابتلا به سرطان را افزایش دهد و اثربخشی برخی از واکسن ها را کاهش دهد.
آلمتوزوماب پروتئین های سطح سلول های ایمنی را هدف قرار می دهد. از آنجایی که این دارو خطر ابتلا به اختلالات خود ایمنی را افزایش می دهد، معمولاً در افرادی که به دو یا چند درمان ام اس به اندازه کافی پاسخ نداده اند استفاده می شود.
درمان های خوراکی عبارتند از:
فینگولیمود (نام تجاری: Gilenya®) میزان عود ام اس را در بزرگسالان و کودکان کاهش می دهد. این اولین داروی مورد تایید FDA برای درمان ام اس در نوجوانان و کودکان ۱۰ ساله و بالاتر است. این دارو از خروج گلبول های سفید خون به نام لنفوسیت ها از غدد لنفاوی و ورود به خون، مغز و نخاع جلوگیری می کند. فینگولیمود ممکن است در اولین مصرف باعث کاهش ضربان قلب و مشکلات چشمی شود. فینگولیمود همچنین میتواند خطر عفونتهایی مانند عفونتهای ویروس هرپس را افزایش دهد یا در موارد نادر با PML همراه باشد. سیپونیمود مکانیسم اثر مشابهی با فینگولیمود دارد. Siponimod توسط FDA برای درمان MS پیشرونده ثانویه تایید شده است.
دی متیل فومارات (نام تجاری: Tecfidera®) برای درمان اشکال عودکننده ام اس استفاده می شود. مکانیسم اثر دقیق آن در حال حاضر مشخص نیست. عوارض جانبی دی متیل فومارات عبارتند از برافروختگی (قرمز شدن موقت پوست)، اسهال، حالت تهوع و کاهش تعداد گلبول های سفید خون. دیروکسیمل فومارات (نام تجاری: Vumerity®) دارویی شبیه دی متیل فومارات است، اما عوارض گوارشی کمتری دارد.
تری فلونوماید (نام تجاری: Aubagio®) سرعت رشد تعداد سلول های ایمنی فعال شده را کاهش می دهد. عوارض جانبی تری فلونوماید می تواند شامل حالت تهوع، اسهال، آسیب کبدی و ریزش مو باشد.
کلادریبین (نام های تجاری: Mavenclad® و Leustatin® DSC) انواع خاصی از گلبول های سفید خون را هدف قرار می دهد که باعث حملات ایمنی در ام اس می شوند. این دارو ممکن است خطر ابتلا به سرطان را در فرد افزایش دهد.
داروهای تزریقی عبارتند از:
داروهای بتا اینترفرون زمانی رایجترین درمانهای مورد استفاده برای ام اس بودند، اما در حال حاضر به ندرت استفاده میشوند. عوارض جانبی بالقوه این داروها شامل علائم شبه آنفولانزا (که معمولاً با ادامه درمان محو می شوند)، افسردگی یا افزایش آنزیم های کبدی است.
گلاتیرامر استات همچنین می تواند دفعات حملات را در ام اس عودکننده- فروکش کننده کاهش دهد.
کارآزماییهای بالینی نشان دادهاند که کلادریبین، دیروکسیمل فومارات و دیمتیل فومارات تعداد عودها را کاهش میدهند، پیشرفت ناتوانی جسمی را به تاخیر میاندازند و رشد ضایعات مغزی را کاهش میدهند.
اشتراک گذاری:

دکتر سعید شاه بیگی
نورولوژیست فلوشیپ MS و انسفالیت های التهابی
Dr. Saeed Shahbeigi
Neuroimmunologist and MS fellowship
کلینیک فوق تخصصی
مغز، اعصاب و ستون فقرات
تازه های تندرستی
اولین مجله تخصصی نورولوژی در ایران







1 دیدگاه