
انسفالیت ضد گیرنده NMDA
نویسنده: دکتر سعید شاه بیگی متخصص نورولوژی فلوشیپ ام اس و انسفالیت های التهابی
مقدمه:
انسفالیت ضد NMDAR یک انسفالیت خودایمنی نسبتاً شایع است که با ویژگیهای عصبی-روانی پیچیده و وجود آنتیبادیهای ایمونوگلوبولین G (IgG) علیه زیر واحد NR1 گیرندههای NMDA در سیستم عصبی مرکزی (CNS) مشخص میشود. این آنتیبادیها در سرم یا مایع مغزی-نخاعی (CSF) قابل شناسایی هستند. این بیماری شناختهشدهترین و احتمالاً رایجترین نوع انسفالیت لیمبیک با واسطه ایمنی است.
علائم عصبی-روانی حاد یا تحت حاد شایعترین علائم بروز آن هستند. تشخیص زودهنگام و درمان سریع ایمونوتراپی میتواند برای نتیجه مفید باشد. این فعالیت، ارزیابی و مدیریت انسفالیت ضد NMDAR را بررسی میکند و نقش تیم مراقبتهای بهداشتی را در بهبود مراقبت از بیماران مبتلا به این بیماری برجسته میکند.
سببشناسی:
این نوع انسفالیت خودایمنی به دلیل تشکیل و اتصال IgG، به ویژه IgG1 و G3، به زیر واحد گیرنده NMDA (NR1) و متعاقباً درونی شدن گیرندههای NMDA (گلوتامات)، کاهش هجوم کلسیم به نورونها و کاهش جریانهای سیناپسی وابسته به گیرنده ایجاد میشود. در برخی از بیماران، تولید آنتیبادی توسط تراتوم تخمدانی مرتبط و به ندرت سایر تومورها آغاز میشود.
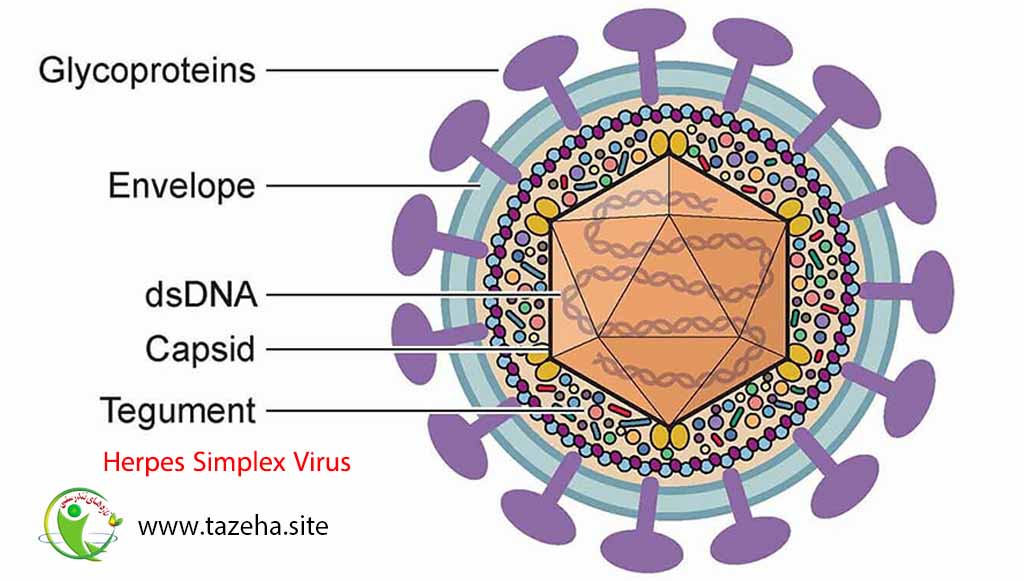
انسفالیت ویروسی، به ویژه انسفالیت ویروس هرپس سیمپلکس، میتواند با تولید آنتیبادی NMDAR در طول سه هفته بعدی و متعاقباً با ایجاد انسفالیت خودایمنی مرتبط باشد. در بیشتر موارد، علت دقیق تولید آنتیبادی ناشناخته است، با این حال، صرف نظر از منشأ، پاتوژنز منجر به تولید بیش از حد آنتیبادیهای خودایمنی توسط سلولهای پلاسمای داخل نخاعی میشود.
علائم و نشانهها:
قبل از ایجاد مجموعه علائمی که مختص انسفالیت گیرنده ضد NMDA است، افراد ممکن است علائم پیش درآمد، از جمله سردرد ، بیماری شبیه آنفولانزا یا علائمی مشابه عفونت دستگاه تنفسی فوقانی را تجربه کنند. این علائم ممکن است هفتهها یا ماهها قبل از شروع بیماری وجود داشته باشند. فراتر از علائم پیش درآمد ، بیماری با سرعتهای مختلفی پیشرفت میکند و بیماران ممکن است با علائم عصبی متنوعی مراجعه کنند. در مرحله اولیه بیماری، علائم بین کودکان و بزرگسالان کمی متفاوت است. با این حال، تغییرات رفتاری، اولین علامت رایج در هر دو گروه است.

علائم معمولاً ماهیت روانی دارند که ممکن است تشخیص افتراقی را مختل کند. در بسیاری از موارد، این امر منجر به عدم تشخیص بیماری میشود. با پیشرفت بیماری، علائم از نظر پزشکی اورژانسی میشوند و اغلب شامل اختلال عملکرد سیستم عصبی خودکار، کاهش تهویه، آتاکسی مخچهای، از دست دادن حس در یک طرف بدن، از دست دادن هوشیاری یا کاتاتونی میشوند. در طول این مرحله حاد، اکثر بیماران برای تثبیت تنفس، ضربان قلب و فشار خون نیاز به درمان در بخش مراقبتهای ویژه دارند.
علائم روانپزشکی:
علائم روانی انسفالیت ضد NMDAR متنوع است و میتواند طیف وسیعی از اختلالات روانی را تقلید کند. این علائم معمولاً در اوایل دوره بیماری بروز میکنند و میتوانند شامل موارد زیر باشند:
اضطراب : ترس یا نگرانی شدید و غیرمنطقی
پارانویا : هذیانهای آزار و اذیت، مانند اعتقاد به اینکه دیگران علیه بیمار توطئه میکنند
توهمات : توهمات شنیداری و دیداری که در آن بیماران صداهایی میشنوند یا چیزهایی میبینند که وجود ندارند.
آشفتگی و پرخاشگری : بیقراری، تحریکپذیری یا رفتار خشونتآمیز بدون هیچ دلیل تحریکآمیزی
کاتاتونی : کاهش قابل توجه در حرکت و پاسخگویی، که گاهی با دورههای بیشفعالی متناوب میشود.
علائم عصبی:
علائم عصبی اغلب به دنبال تظاهرات روانپزشکی یا همراه با آنها رخ میدهند و میتوانند شامل موارد زیر باشند:
تشنج : از تشنجهای کانونی تا تشنجهای عمومی متغیر است.
اختلالات حرکتی : حرکات غیرارادی مانند دیسکینزی دهانی-صورتی، کره و دیستونی
نقص حافظه : از دست دادن حافظه کوتاه مدت و مشکل در تشکیل خاطرات جدید
اختلالات گفتاری : آفازی، لالی و پژواکگویی
اختلال عملکرد سیستم عصبی خودکار : ضربان قلب نامنظم، نوسانات فشار خون، مشکلات تنظیم دما و هیپوونتیلاسیون
تغییر هوشیاری : نوسانات هوشیاری، از گیجی تا کما
اپیدمیولوژی:
تعداد تخمینی موارد ابتلا به این بیماری ۱.۵ مورد در هر میلیون نفر در سال است. طبق پروژه انسفالیت کالیفرنیا، این بیماری در بیماران زیر ۳۰ سال شیوع بالاتری نسبت به سایر بیماریهای ویروسی دارد. بزرگترین مجموعه موارد تا سال ۲۰۱۳، تعداد ۵۷۷ نفر را مبتلا به انسفالیت گیرنده ضد NMDA مشخص کرد. دادهها محدود بودند، اما بهترین تقریب را از توزیع بیماری ارائه میدهند. این مطالعه نشان داد که زنان ۸۱٪ موارد را تشکیل میدهند.

شروع بیماری بیشتر به سمت کودکان متمایل است و میانگین سن تشخیص ۲۱ سال است. بیش از یک سوم موارد، کودکان بودند، در حالی که تنها ۵٪ موارد، بیماران بالای ۴۵ سال بودند. همین بررسی نشان داد که ۳۹۴ نفر از ۵۰۱ بیمار (۷۹٪) تا ۲۴ ماهگی نتیجه خوبی داشتند. ۳۰ نفر (۶٪) فوت کردند و بقیه دچار نقص خفیف تا شدید شدند. این مطالعه اشاره کرد که از ۳۸٪ موارد مبتلا به تومور، ۹۴٪ از آنها مبتلا به تراتوم تخمدان بودند. در این زیرمجموعه، زنان آفریقایی و آسیایی بیشتر احتمال داشت که تومور داشته باشند، اما این موضوع به شیوع بیماری در آن گروههای نژادی مربوط نبود.
پاتوفیزیولوژی:
انسفالیت خودایمنی در گذشته بسته به اینکه آیا آنتیبادیهای مرتبط با تومور قابل شناسایی وجود دارد یا خیر، به عنوان پارانئوپلاستیک یا غیرپارانئوپلاستیک طبقهبندی میشود.
این آنتیبادیهای پارانئوپلاستیک شامل آنتیبادی هستهای ضد نورونی نوع ۱ (آنتی-Hu)، آنتی-Ri یا Yo و غیره بودند. با درک بهتر از پاتوفیزیولوژی انواع مختلف انسفالیت خودایمنی، روش طبقهبندی ظریفتر، مبتنی بر پاتوفیزیولوژی است.
طبقهبندی مدرن امروزی، طبقهبندی انسفالیت ایمنی بر اساس اهداف آنتیبادیها است. انسفالیت پارانئوپلاستیک کلاسیک، همانطور که در بالا ذکر شد، از طریق مکانیسم غالب با واسطه سلول T با سلولهای T سیتوتوکسیک که در نمونههای پاتولوژیک نشان داده شدهاند، واسطهگری میشود. این پاسخهای ایمنی نتیجه تقلید مولکولی بین آنتیژن بافت عصبی و آنتیژنهای تومور هستند. خود آنتیبادیها بیماریزا نیستند.
این آنتیبادیها فعالیت خود را به سمت اجزای درون سلولی هدایت میکنند. دسته دیگر انسفالیت خودایمنی شامل آنتیبادیهایی است که علیه آنتیژنهای سیناپسی یا سطح سلولی مانند انسفالیتهای واسطهشده با آنتیبادی ضد NMDAR، ضد GAD و ضد VGKC عمل میکنند. اینها انسفالیت خودایمنی با آنتیبادی واقعی یا سلول B با آنتیبادیهای بیماریزای واقعی هستند.
انسفالیت ایمنی آنتیبادی ضد NMDAR یک انسفالیت خودایمنی با واسطه سلول B با یک آنتیبادی بیماریزای واقعی است که میتواند با تعویض پلاسما حذف شود و در نتیجه آسیبشناسی زمینهای بهبود یابد.
تاریخچه و وضعیت فیزیکی:
بروز انسفالیت ضد NMDAR به پنج مرحله مجزا طبقهبندی شده است:
مرحله مقدماتی
مرحله روانپریشی
مرحله عدم پاسخ
مرحله بیشفعالی و مرحله بهبودی
این بیماری با یک حالت پیشدرآمد (پرودرومال) شبیه عفونتهای ویروسی رایج شروع میشود. اما در عرض چند هفته تا چند ماه (کمتر از ۳ ماه)، ویژگیهای پیچیده عصبی-روانی به سرعت در طول مرحله روانپریشی ظاهر میشوند. ویژگیهای بالینی ممکن است بین کودکان و بزرگسالان متفاوت باشد.
بزرگسالان معمولاً با علائم روانی در مقایسه با اختلالات حرکتی یا تشنج به عنوان شایعترین تظاهر در کودکان، تظاهر میکنند.
علائم رفتاری حاد یا تحت حاد، شایعترین ویژگیهای تظاهر در بیماران بزرگسال هستند. اگرچه هیچ فنوتیپ روانی خاصی وجود ندارد، علائم روانی مثبت و منفی متغیر مانند توهم بینایی یا شنوایی، دورههای حاد اسکیزوافکتیو، افسردگی، شیدایی و اختلالات اعتیادآور یا خوردن میتوانند به سرعت در عرض چند روز تا چند هفته در این بیماران بدون تشخیص روانپزشکی قبلی ظاهر شوند.
شروع بیماری برخلاف پیشرفت آهستهای که در بیماریهای روانی اولیه مشاهده میشود، نسبتاً سریع است. بسیاری از بیماران به دلیل تظاهرات شدید در بخش بستری روانپزشکی بستری میشوند و هفتهها را برای مدیریت علائم صرف میکنند. اگرچه چندین بیمار در شروع بیماری دارای ویژگیهای عصبی همزمان هستند، برخی ممکن است در عرض چند هفته پس از تظاهر بیماری، علائم خود را نشان دهند.
نکته مهم این است که برخی از بیماران نسبت به داروهای نورولپتیک تحمل ندارند و پس از قرار گرفتن در معرض نورولپتیکها، ممکن است دچار هیپرترمی، سفتی عضلات، یا کما شوند.
برخلاف علائم مثبت شایعتر در اسکیزوفرنی، بیماران مبتلا به انسفالیت ضد NMDAR هم علائم مثبت و هم علائم منفی دارند. علاوه بر طیف متنوعی از علائم عصبی-روانی – بیتفاوتی، اضطراب، نوسان در حس، رفتارهای عجیب و غریب، بیشفعالی جنسی، سرگردانی، آفازی، فراموشی، آپراکسی، اختلال در چرخه خواب و بیداری با بیخوابی شدید، هذیان – بسیاری از بیماران، به ویژه کودکان و بزرگسالان مرد، با تشنج، چه کانونی و چه عمومی، مراجعه میکنند.
تشنجها میتوانند در برابر داروهای ضد صرع (AED) مقاوم باشند و ممکن است به صرع پایدار یا حتی صرع پایدار مقاوم تبدیل شوند. مرحله روانپریشی به مرحله عدم پاسخدهی تبدیل میشود که با لالی، کاهش فعالیت حرکتی و کاتاتونی مشخص میشود. پس از مرحله عدم پاسخدهی، یک مرحله بیشجنبشی با بیثباتی خودکار و اختلالات حرکتی برجسته آشکار میشود. در صورت وجود اختلال قابل توجه در سیستم عصبی خودکار – فشار خون و ضربان قلب ناپایدار، آریتمیهای قلبی، بیثباتی دما و هیپوونتیلاسیون مرکزی – برخی از بیماران نیاز به بستری در بخش مراقبتهای ویژه و در برخی موارد، استفاده از تهویه مکانیکی و ضربانساز قلبی دارند.
اختلال حرکتی کلاسیک در این مرحله، دیسکینزی دهانی-زبانی با لبمکیدن، بیرونزدگی زبان و حرکات فک است، اما طیف متنوعی از اختلالات حرکتی میتواند در این مرحله وجود داشته باشد، مانند اتوماتیسم، دیسکینزی، دیستونی و کرهآتتوز، میوریتمی، بلفارواسپاسم، بحران چشمی و همیبالیسموس. با ایمونوتراپی کافی و مراقبتهای حمایتی، بیماران ممکن است پس از ماهها درمان وارد مرحله بهبودی شوند. بازیابی عملکرد زبان و علائم رفتاری در پایان رخ میدهد.
به ندرت، بیماران مبتلا به انسفالیت ضد NMDAR دچار اختلالات دمیلینه کننده مانند اختلال طیف نورومیلیت اپتیکا – همزمان، قبل یا بعد از آنسفالیت – با تولید آنتی بادی اختصاصی بیماری (آکواپورین-۴ یا گلیکوپروتئین الیگودندروسیت میلین) میشوند.

تشخیص و ارزیابی:
اولین و مهم ترین مورد، سطح بالای سوءظن بالینی است، به خصوص در بزرگسالان جوان که رفتار غیرطبیعی و همچنین بیثباتی سیستم عصبی خودکار را نشان میدهند. معاینه بالینی ممکن است هذیانها و توهمات را بیشتر آشکار کند که میتواند به تلاشهای تشخیصی کمک کند.
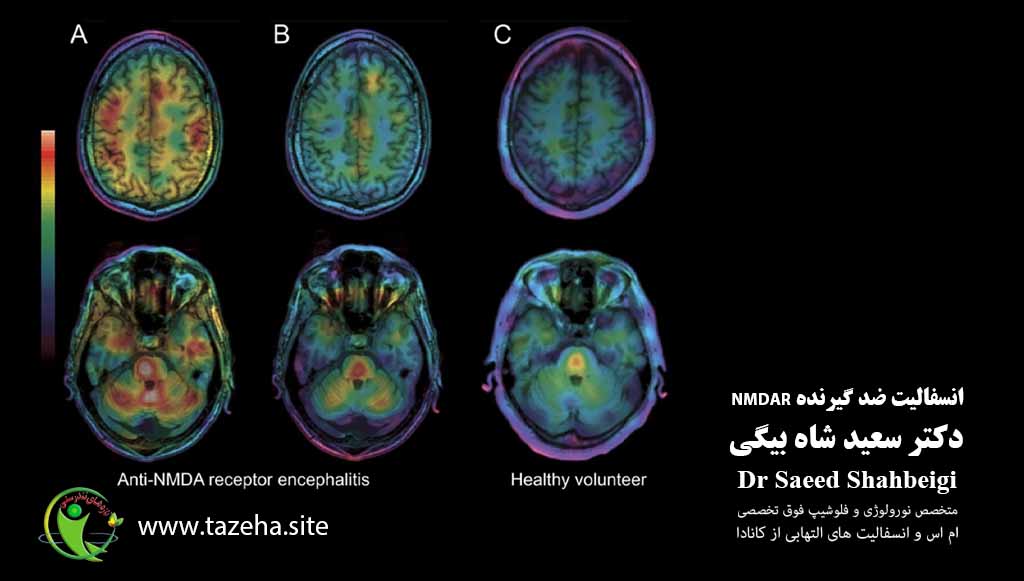
بررسی اولیه معمولاً شامل معاینه بالینی، MRI مغز، EEG و پونکسیون کمری برای تجزیه و تحلیل CSF است . MRI مغز ممکن است ناهنجاریهایی را در لوبهای گیجگاهی و پیشانی نشان دهد، اما در کمتر از نیمی از موارد این اتفاق میافتد. اسکن FDG-PET مغز ممکن است در مواردی که اسکن MRI طبیعی است، ناهنجاریهایی را نشان دهد. EEG تقریباً در ۹۰٪ موارد غیرطبیعی است و معمولاً فعالیت موج آهسته عمومی یا کانونی را نشان میدهد.
تجزیه و تحلیل CSF اغلب تغییرات التهابی را با افزایش سطح گلبولهای سفید خون، پروتئین کل و وجود باندهای الیگوکلونال نشان میدهد. آنتیبادیهای گیرنده NMDA را میتوان در سرم و یا CSF تشخیص داد.
هم چنین FDG-PET کل بدن معمولاً به عنوان بخشی از غربالگری تومور انجام میشود. سونوگرافی زنان یا MRI لگن ممکن است برای جستجوی تراتوم تخمدان در زنان انجام شود. معیارهای تشخیصی برای آنسفالیت احتمالی و قطعی گیرنده ضد NMDA پیشنهاد شدهاند تا تشخیص در مراحل اولیه بیماری را تسهیل کرده و به شروع درمان زودهنگام کمک کنند.
آزمایشهای آزمایشگاهی معمول معمولاً غیر اختصاصی هستند. آنتیبادیهای IgG ضد NMDAR که با روش ایمونوفلورسانس غیرمستقیم در سرم و مایع مغزی نخاعی شناسایی میشوند، برای این بیماری تشخیصی هستند. تیترهای آنتیبادی در مایع مغزی نخاعی بالاتر هستند و در برخی موارد، تشخیص پس از آزمایش CSF با گزارشهای منفی همزمان سرم امکانپذیر است. CSF همچنین میتواند دارای هیپرسلولیته درجه پایین و باندهای الیگوکلونال باشد. MRI مغز میتواند طبیعی باشد، اما شدت سیگنال T2/FLAIR ماده سفید و خاکستری غیر اختصاصی میتواند وجود داشته باشد، که بیشتر در هیپوکامپ دیده میشود. مثبت بودن محدودیت انتشار و همچنین آتروفی مخچه، به عنوان تنها یافته رادیولوژیک برگشتناپذیر با این آنسفالیت گزارش شده است.
یکی از یافتههای خاص EEG بین تشنجها، برسهای شدید دلتا (انفجارهای فعالیت بتا که بر فعالیتهای منتشر دلتا قرار گرفتهاند) است – یافتهای که معمولاً در نوزادان نارس سالم دیده میشود. سایر ناهنجاریهای EEG – تتا و دلتای کند شده عمومی، تشنجهای تحت بالینی، صرع پایدار غیر تشنجی – اغلب وجود دارند اما یافتههای غیر اختصاصی انسفالوپاتی یا انسفالیت هستند.
پس از تأیید تشخیص، باید ارزیابی جامعی برای تشخیص بدخیمی زمینهای انجام شود. سیتیاسکن تمام بدن، MRI شکم و سونوگرافی ترانس واژینال معمولاً برای تشخیص تومورها استفاده میشوند. سونوگرافی ترانس واژینال به دلیل شیوع بالای تراتوم تخمدان زمینهای، مهمترین آزمایش برای زنان جوانی است که با این بیماری مراجعه میکنند. اگر این آزمایشها چیزی را نشان ندهند، اسکن PET و لاپاراتومی اکتشافی گزینههای مناسبی هستند. در موارد غربالگری اولیه منفی، MRI پیگیری شکم و لگن باید هر شش ماه یکبار حداقل به مدت چهار سال تکرار شود.
تشخیص های افتراقی:
تشخیص های افتراقی شامل:
۱. انسفالیت خودایمنی دیگر
۲. اختلال روانی اولیه
۳. انسفالیت ویروسی
۴. سندرم نورولپتیک بدخیم
۵. کاتاتونیا
۶. انسفالومیلیت منتشر حاد
۷. انسفالیت میتوکندریایی
۸. ضایعات فضاگیر مغزی
۹. قرار گرفتن در معرض مواد مخدر، سموم یا علائم ترک ( withdrawal symptoms )
درمان / مدیریت
تشخیص و درمان زودهنگام میتواند برای نتیجه نهایی مفید باشد. در صورت وجود سوءظن معقول پس از جمعآوری نمونههای سرم و CSF برای تأیید انسفالیت خودایمنی، میتوان درمان سریع را قبل از تشخیص نهایی آغاز کرد.
درمانهای سریع تعدیلکننده سیستم ایمنی/ سرکوبکننده سیستم ایمنی با کورتیکواستروئیدها، تزریق ایمونوگلوبولین (IVIG) و پلاسمافرز (PLEX) درمانهای خط اول هستند، و همچنین در صورت لزوم، برداشتن تومور با درمانهای حمایتی قوی انجام میشود.
با این حال، اینکه کدام یک از این ایمونوتراپیها باید ابتدا شروع شوند و آیا باید از ابتدا از درمان ترکیبی استفاده شود، به طور کنترلشده مورد بررسی قرار نگرفته است. علاوه بر این، برای درمانهای متوالی، ترتیب بهینه درمانها استاندارد نشده است. PLEX به دلیل تواناییاش در حذف سریع آنتیبادیهای خودایمنی، در ابتدا بیشتر مورد استفاده قرار گرفته است و مطالعات گذشتهنگر اخیر نشان دادهاند که درمان PLEX قبل از تجویز IVIG ممکن است نتایج را بهبود بخشد.
متأسفانه، تنها تقریباً نیمی از بیماران به درمان خط اول پاسخ میدهند. ریتوکسیماب، سیکلوفسفامید، آزاتیوپرین، مایکوفنولات موفتیل به عنوان درمان خط دوم در صورت عدم بهبود بالینی پس از چهار هفته درمان با درمان خط اول استفاده شدهاند. برخی از متخصصان استفاده از ریتوکسیماب را در اوایل روند بیماری به عنوان درمان خط اول توصیه کردهاند. برای بیماران مقاوم به درمان، بورتزومیب (مهارکننده پروتئازوم)، آلمتوزوماب (آنتیبادی مونوکلونال انسانی علیه CD52)، متوترکسات داخل نخاعی و توسیلیزوماب (آنتیبادی مونوکلونال علیه گیرنده اینترلوکین-۶) میتوانند در تعداد کمی از بیماران با موفقیت عمل کنند.
مدیریت تشنج در مرحله حاد میتواند دشوار باشد و نیاز به داروهای ضد تشنج (AED) همراه با ایمونوتراپی دارد. با این حال، این بیماران به صرع مبتلا نمیشوند زیرا تشنج با بهبود انسفالیت بهبود مییابد. یک سری گذشتهنگر گزارش داد که والپروات، لوتیراستام و کاربامازپین به طور مشابه مؤثر بودهاند، اما کاربامازپین با عوارض جانبی کمتری همراه بوده است. کاهش تدریجی داروهای ضد تشنج در طول پیگیری امکانپذیر است و اکثر آنها میتوانند در عرض ۲ سال بدون عود تشنج قطع شوند.
داروهای ضد روانپریشی اغلب برای درمان علائم رفتاری استفاده میشوند، اما سندرم بدخیم نورولپتیک میتواند رخ دهد. بنزودیازپینها و درمان الکتروشوک برای درمان کاتاتونی استفاده شدهاند. کنترل حرکات غیرطبیعی مرتبط با این انسفالیت چالش برانگیز است و نیاز به دوز بالای داروهای آرامبخش، سم بوتولینوم یا تترابنازین دارد. مدیریت ICU در طول مرحله شدید بیماری به دلایل مختلف ضروری است: محافظت از راه هوایی، شناخت تغییر یافته، دیسکینزی، تشنج، رفتار غیرطبیعی، بیثباتی دما، تغییرپذیری ضربان قلب و آریتمی.
انسفالیت هرپس سیمپلکس شایعترین انسفالیت پراکنده است. هر بیماری که با ویژگیهای بالینی انسفالیت حاد مراجعه میکند، باید تا زمان مشخص شدن نتایج PCR HSV، به صورت تجربی با آسیکلوویر وریدی درمان شود. بسته به نتیجه آزمایش PCR، مصرف آسیکلوویر ادامه یا قطع خواهد شد.
ضروری است که این واقعیت را در نظر داشته باشیم که عود زودهنگام انسفالیت HSV در عرض ۲ تا ۳ هفته پس از انسفالیت، اغلب به دلیل انسفالیت ضد NMDAR است که توسط انسفالیت ویروسی ایجاد میشود. منطقی و قابل درک است که HSV یک ویروس نوروتروپیک با درگیری غالب ماده خاکستری لیمبیک است که غلظت بالایی از گیرندههای NMDA دارد. عفونت ویروسی ممکن است منجر به احتمال بیشتر آزادسازی گیرنده و تشکیل آنتیبادی متعاقب آن و انسفالیت ایمنی ثانویه شود.
پیشآگهی:
برخی عوامل پیشبینیکننده مستقل برای پیامدهای بدتر وجود دارد:
نیاز به بستری در بخش مراقبتهای ویژه، تأخیر در درمان بیش از چهار هفته، عدم بهبودی پس از چهار هفته درمان، MRI غیرطبیعی مغز و گلبولهای سفید خون بیش از ۲۰ سلول در هر میکرولیتر. به همه این متغیرها میتوان هر کدام یک امتیاز داد تا یک امتیاز عملکردی تشکیل شود. امتیاز بالاتر با وضعیت عملکردی ضعیف در یک سال از شروع بیماری مرتبط است، اما این نباید برای هدایت درمان یا تعیین پیشآگهی نهایی استفاده شود، زیرا یک سوم از بیمارانی که در یک سال وضعیت عملکردی ضعیفی دارند، ممکن است در دو سال بهبود یابند.
روند بهبودی از انسفالیت ضد NMDAR بسته به نوع و شدت آن میتواند ماهها طول بکشد. علائم ممکن است به ترتیب معکوس دوباره ظاهر شوند: بیمار ممکن است دوباره دچار روانپریشی شود و بسیاری از افراد به اشتباه باور کنند که بیمار بهبود نمییابد. با ادامه روند بهبودی، روانپریشی محو میشود. در نهایت، رفتار اجتماعی و عملکردهای اجرایی فرد شروع به بهبود میکند. در بیماران مبتلا به آنسفالیت ضد NMDA هرپس ویروسی، روند بهبودی معمولاً به دلیل ضایعات گسترده ناشی از نکروز ناشی از ویروس در بافت مغز، با پیامدهای بلندمدت ضعیفتری همراه است.
عوارض:
در مجموع، ۲۰٪ از بیماران دچار نقص کانونی میشوند یا در اثر انسفالیت ضد NMDAR میمیرند. تقریباً ۱۰٪ از بیماران ممکن است ظرف دو سال از مراجعه اولیه عود کنند، اما معمولاً با شدت کمتر. نقصهای طولانیمدت که بیشتر گزارش میشوند شامل توجه، حافظه و عملکردهای اجرایی ( Executive Functions ) است.
بازدارندگی و آموزش بیمار:
بیماران مشکوک به انسفالیت ضد NMDAR باید تحت پونکسیون کمری ( lumbar puncture ) و آزمایش آنتیبادی روی CSF قرار گیرند. شروع ایمونوتراپی نباید تا زمان انتظار برای نتایج آنتیبادی به تأخیر بیفتد.
بهبود نتایج تیم مراقبتهای بهداشتی:
تشخیص و مدیریت انسفالیت خودایمنی بسیار پیچیده است و بهتر است با یک تیم بینرشتهای انجام شود. تشخیص معمولاً نیاز به مشاوره با یک متخصص مغز و اعصاب دارد.
رویکرد درمانی ایمونوتراپی، شروع سریع درمان خط اول (کورتیکواستروئیدها، ایمونوگلوبولینهای داخل وریدی یا تعویض پلاسما) و در صورت نیاز، تشدید درمان به درمانهای خط دوم (ریتوکسیماب، سیکلوفسفامید) است. از آنجا که برخی از بیماران دارای ویژگیهای عصبی-روانی هستند، یک پرستار سلامت روان باید در مراقبت مشارکت داشته باشد. داروساز باید بیمار و مراقبان را در مورد داروها، عوارض جانبی و مزایای بالقوه آنها، و همچنین تطبیق دارو و تأیید دوز، آموزش دهد. تیم پرستاری پیگیری را انجام میدهد، به سوالات بیمار پاسخ میدهد و اثربخشی درمانی و همچنین عوارض جانبی را رصد میکند و هرگونه مشکلی را به پزشک معالج گزارش میدهد.
نکته قابل توجه آنکه، بهبودی کند است و از این رو باید مددکاری اجتماعی درگیر شود تا اطمینان حاصل شود که بیمار از خدمات پشتیبانی کافی برخوردار است. کسانی که دچار اختلالات حرکتی میشوند ممکن است در گفتار، راه رفتن و بلع مشکل داشته باشند. نظارت طولانی مدت توسط تیم بین حرفهای برای جلوگیری از عوارض بالا حیاتی است.


