۱. ویروس اپشتین بار (EBV)
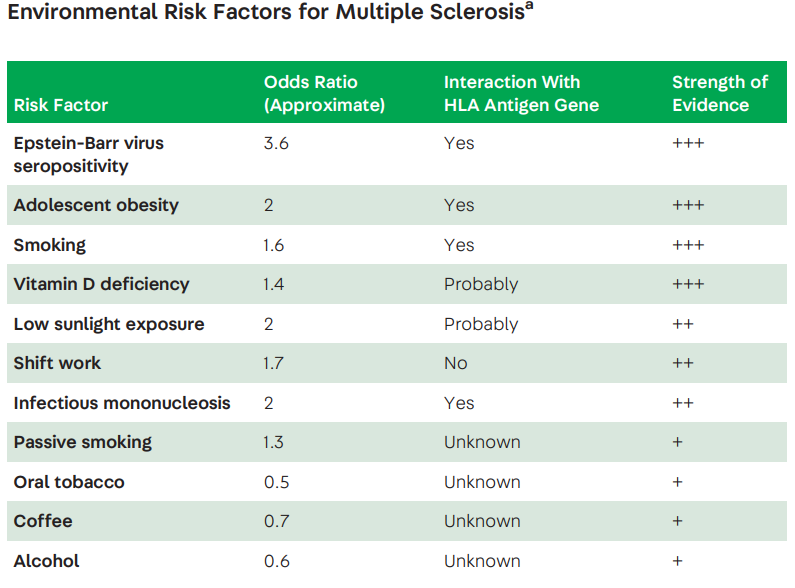
ویروس اپشتین بار (EBV) یک ویروس هرپس انسانی است. مثبت بودن سرمی EBV، یا وجود آنتی بادی هایی که نشان دهنده مواجهه قبلی با EBV است، به طور مداوم نشان داده شده است که با ام اس بزرگسالان و کودکان مرتبط است.
در واقع، تقریباً تمام بیماران بزرگسال مبتلا به ام اس ( MS ) شواهد سرولوژیک عفونت قبلی EBV را داشته اند. افراد مبتلا به ام اس عیار بالاتری از آنتی بادی هسته ای اپشتین بار- ۱ (EBNA-1) را دارند. در یک مطالعه مورد- شاهدی، همه بزرگسالان مبتلا به ام اس که در ابتدا آنتی بادی EBNA-1 منفی بودند، قبل از شروع بیماری ام اس، آنتی بادی مثبت شده بودند.
خطر ابتلا به ام اس در افرادی که مونونوکلئوز عفونی داشته اند، افزایش می یابد. علاوه بر این، بیش از ۹۹ درصد از افراد مبتلا به ام اس، قبلا در معرض EBV قرار گرفته اند، در حالی که این رقم در جمعیت عمومی ۹۰ درصد است.
عفونت دوران کودکی با EBV معمولاً بدون علامت است، ولی عفونت با این ویروس در مراحل بعدی زندگی می تواند با مونونوکلئوز عفونی بالینی همراه باشد.
خطر رخداد ام اس در افراد با سابقه بالینی مونونوکلئوز عفونی، بیش از دو برابر جمعیت جامعه است. در واقع به نظر می رسد که عفونت EBV در دوران نوجوانی یا بزرگسالی، شاید بیشتر از دوران دوران کودکی، خطر ابتلا به ام اس ( MS ) را افزایش می دهد.
یک مطالعه نشان داده است که وجود مارکرهای ژنتیکی همراه با تیترهای بالاتر آنتی بادی EBNA-1 به طور معناداری با افزایش خطر MS مرتبط بودند.
همچنین بین تیتر EBNA-1 و (یا سابقه قبلی بیماری مونونوکلئوز عفونی که توسط خود بیمار گزارش شده بود) و خطر بالاتر ام اس نیز یک رابطه معنادار مثبت وجود دارد. داشتن تیتر بالاتر آنتی بادی EBNA-1 ( یا سابقه مونونوکلئوز عفونی ) در کسانی که حامل آلل های ژنتیکی ( HLA ) ام اس بودند و یا در میان افرادی که چاق هستند، خطر ام اس ( MS ) را به شکل معناداری افزایش می داد.
این نتایج به عنوان شواهدی برای ارتباط بین عفونت EBV و خطر ام اس ( MS ) محسوب می شود و جالب توجه اینکه این ارتباط با نژاد نیز در ارتباط است! بطوری که در کودکان سفید پوست با تیتر های بالاتر آنتی بادی EBNA-1 احتمال رخداد ام اس ( MS) بیشتر از کودکان سیاه پوست بوده است.
علیرغم شواهد اپیدمیولوژیک قوی برای اهمیت عفونت EBV در ایجاد ام اس، چگونگی مکانیسم رخداد ام اس با عفونت EBV مشخص نیست. البته مکانیسم های متعددی پیشنهاد شده است از جمله عفونت مستقیم CNS توسط ویروس، تقلید مولکولی و واکنش متقاطع بین ویروس و آنتی ژن های انسانی و در نهایت عفونت نهفته سلول های B.
بر خلاف EBV، شواهد مشخصی از ارتباط سیتومگالو ویروس (CMV) و ویروس هرپس سیمپلکس با بیماری ام اس وجود ندارد. اگرچه سرولوژی مثبت CMV با کاهش خطر MS در کودکان گزارش شده است ولی در مطالعات بزرگتر این نتیجه تایید نشده است.
۲ و ۳. قرار گرفتن در معرض اشعه ماوراء بنفش و ویتامین D و ام اس ( MS )
بروز و شیوع ام اس ( MS ) در عرض های جغرافیایی بالاتر، بیشتر است. این مشاهده، اساس بسیاری از مطالعات از جمله کمبود ویتامین D و خطر ابتلا به ام اس است. اشعه ماوراء بنفش، ویتامین D را در بدن سنتز می کند، بنابراین بررسی اثرات مستقل این متغیرها بر روی پوست دشوار است.
احتمال ابتلا به ام اس با این حال به نظر می رسد که هم با اشعه ماوراء بنفش و هم ویتامین D و با احتمال کمتر ابتلا به ام اس مرتبط است. تشعشعات فرابنفش را می توان حتی بدون ارتباط با اثرات ویتامین D در نظر داشت.
تشعشات ماوراء بنفش روی سلول های T تنظیمی ( regulatory T cells ) و سلول های دندریتیک معرفی کننده آنتی ژن ( antigen presenting dendritic cells ) اثر کنترلی دارد.
مصرف خوراکی ویتامین D ، نشان داده شده است صرفنظر از اشعه ماوراء بنفش، نقش محافظتی روی بیماری ام اس دارد. از این رو رژیم غذایی سرشار از ماهی های چرب که منبع خوبی از ویتامین D است، با احتمال کمتر ابتلا به ام اس در افرادی که در معرض آفتاب کم قرار دارند، مرتبط است.
علاوه بر این، ارتباط آشکار بین سطح سرمی ویتامین D و خطر ابتلا به ام اس حتی فارغ از قرار گرفتن در معرض اشعه ماوراء بنفش نشان داده شده است که با خطر کمتر ابتلا به ام اس در مراحل بعدی زندگی مرتبط است.
تاثیر کمبود ویتامین D مادر، در دوران بارداری در مورد خطر ابتلا ام اس در جنین هنوز بحث برانگیز است. یک مطالعه بر روی پرسنل ارتش ایالات متحده نشان داد که سطوح بالای سرمی ۲۵ هیدروکسی ویتامین 3D ، با خطر کمتر ابتلا به ام اس مرتبط است. همچنین ارتباط منفی بین سطوح ۲۵ هیدروکسی ویتامین 3D و پیشرفت ناتوانی در ام اس نیز گزارش شده است.
۴- چاقی:
چندین مطالعه بزرگ، ارتباط بین چاقی و خطر MS را نشان داده اند. مشابه بسیاری از خطرات محیطی دیگر، چاقی در نوجوانی و جوانی، اما نه در سنین بالاتر، به نظر می رسد با افزایش خطر ام اس همراه باشد. افراد چاق و حتی درجات خفیف تری از اضافه وزن، نیز ممکن است با ریسک بیشتر ام اس مرتبط باشد.
در حالی که چاقی و عفونت EBV هر کدام با افزایش حدود دو برابر خطر ام اس مرتبط بوده اند، هم زمانی هر دو عامل خطر، در یک فرد، شانس ابتلا به ام اس را ۱۴ برابر افزایش می دهد.
۵- سیگار کشیدن:
یک مطالعه بزرگ و تجزیه و تحلیل تلفیقی از چندین مطالعه کوچک تر، نشان داده است که سیگار، یک عامل خطر مهم برای MS است. این ارتباط وابسته به دوز است، بطوری که کشیدن سیگار بیشتر در روز، با شیوع قابل توجه ام اس همراه بوده است. سیگار کشیدن غیر فعال ( passive smoker ) حتی به عنوان یک عامل خطر در ام اس کودکان مطرح شده است.
علاوه بر خود سیگار کشیدن، افزایش سرمی سطوح کوتینین ( cotinine levels ) که نشانگر سیگار کشیدن است، نشان داده شده است که با افزایش خطر MS مرتبط است.
یک مطالعه جدید نشان داده است که استفاده از تنباکو خوراکی با احتمال کمتری به نسبت سیگار کشیدن باعث افزایش خطر ام اس بوده است.
تحریک ریه ناشی از استنشاق سیگار، خطر ام اس را افزایش داده است . این یافته مشابه چندین بیماری خودایمنی دیگر از جمله آرتریت روماتوئید است. تحریک ریه می تواند باعث پاسخ های التهابی و خودایمنی شود، که در مدل حیوانی ام اس یعنی آنسفالومیلیت خودایمنی تجربی ( EAE)، لنفوسیت هایی که به CNS حمله می کنند، در واقع توانایی مهاجرت خود را در ریه ها به دست می آورده بودند.
سیگار کشیدن در افراد با استعداد ژنتیکی بالا برای ام اس (HLA-DRB1*15:01 ) ، احتمال ابتلا به ام اس را حدود ۱۴ برابر افزایش می دهد، که بسیار بیشتر از مجموع اثر مطلق هر کدام به تنهایی می باشد.
۶- شیفت کاری:
حداقل دو مطالعه نشان داده اند که نوبت کاری، خطر ابتلا به MS را افزایش می دهد. اساسا دیده شده، ملاتونین در مدل انسفالومیلیت خودایمنی تجربی موش ها ( EAE) با مهار تمایز سلول های T بیماری زا در کاهش شدت ام اس نقش دارد. لذا اختلال در تنظیم ملاتونین به علت شیفت های کاری ممکن است روی خطر ابتلا به ام اس موثر بوده است.
۷- سبک زندگی:
شواهد مبنی بر اینکه مصرف نمک، یکی از عوامل اصلی خطر (یا پیش آگهی) ام اس است، کماکان قابل استناد دقیق نیستند.
مطالعات بزرگ نشان نداده اند ارتباطی بین مصرف الکل یا قهوه و ام اس وجود دارد.
۸- میکروب های روده ای:
مطالعات اولیه در هر دو جمعیت بزرگسال و کودکان تفاوت هایی را در مورد تعداد میکروب های روده ای در بین بیماران ام اس و افراد سالم گزارش کرده اند. مشخص نیست که آیا تغییرات در میکروبیوتای روده نقشی سببی در ایجاد بیماری ام اس داشته است یا ابتلا به ام اس باعث تغییراتی در میکروبیوتای روده شده است.
آیا راهی هست که MS نگیریم؟ اساسا روش های پیشگیرانه برای عدم ابتلا به ام اس داریم؟
برای بچهها (به خصوص برای بچههای کمتر از ۱۴ سال) می توانیم به خانواده هایی که احتمال ام اس بالا دارند توصیه کنیم:
۱- کودک کمبود ویتامین D نداشته باشد.
۲- چاقی را کنترل کنیم ( به خصوص در دختر بچه ها )
۳- کودک در معرض سیگار قرار نگیرد.
اما در بزرگسالان، عملا امکان پیشگیری نداریم.