فهرست مطالب

Double negative NMOSD accompanied with Sjogren's syndrome
نویسندگان: A Case Presentation By Dr Shahbeigi, Dr Navay Nia, Dr Bolourchianوضعیت بالینی بیمار :
خانم پرستاری ۳۷ ساله از کرج به ما مراجعه نمودند. بیمار دچار اختلال حرکتی و ضعف اندام تحتانی به همراه اختلال ادراری و تاری دید دوطرفه از سال گذشته شده بود.
در معاینه Broken Eyes Movement و تست رومبرگ غیر طبیعی با Bilateral Abnormal Hopping و Spastic Gait بود، DTR زانوها ۴+ و کلونوس واضح در اندام های تحتانی داشت.
در پاراکلینیک VEP دوطرفه غیرطبیعی داشت.
در آزمایشات درخواستی نتایج زیر بدست آمد:
_ FANA>1/1000,
_SSA ( anti RO) positive
_ Anti CCP Positive
تست های آنتی بادی AQP4_IgG و MOG ( CBA) هر دو منفی بودند.
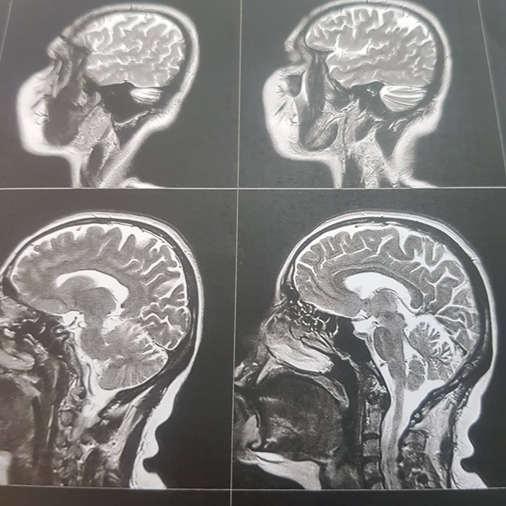
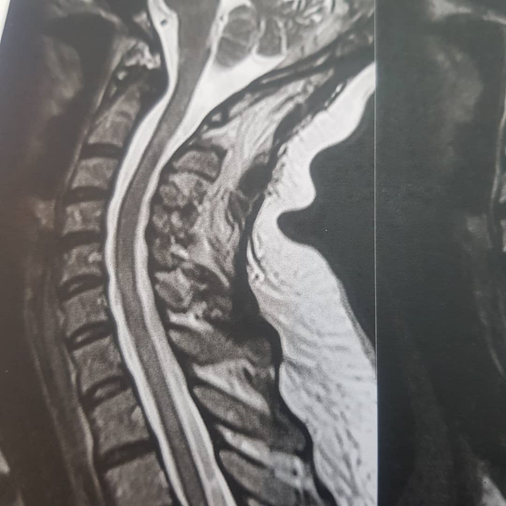
در ام ار ای مغز نواحی هیپرسیگنال غیر اختصاصی داشت ولی در ام آرآی نخاع گردن ضایعه بزرگ هیپرسیگنال داشت که در بیش از سه سگمان نخاعی و در مرکز نخاع امتداد داشت ( LETM) .
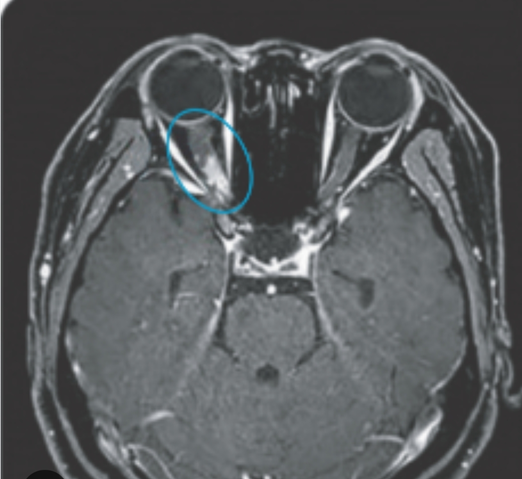
در ام ار آی اوربیت نکته پاتولوژیک دیده نشد.
جهت بیمار LP درخواست شد که در مایع CSF تست OCB منفی شد. در معاینه مجدد، بیمار از خشکی چشم شاکی بود و اظهار می کرد که در چشم احساس می کند شن ریخته شده و سوزش چشم داشت. گاها از خشکی دهان نیز شکایت داشت.
تشخیص :
بیمار خانم جوانی بود که دچار Spastic Gait و درگیری میلیت شده بود و از تاری دوطرفه چشم ها و هم زمان خشکی چشم شاکی بود.
در ام آر آی مغزی نکته پاتولوژیک واضح نداشت ولی در نخاع ضایعه مشخص LETM دیده می شد.
همچنین OCB منفی شد. و تست های اوتوایمیون از جمله FANA و Anti SSA ( Ro ) مثبت شده بودند.
برای این بیمار اولین تشخیص های افتراقی نورولوژی، دو بیماری NMOSD و MOGAD بودند.
بیماری ام اس MS در تشخیص های افتراقی اول، حداقل در وهله اول قرار نمی گرفت.
با توجه به اینکه دو آنتی بادی AQP4 و MOG منفی بودند، بر اساس معیارهای IPND_2015 ( ارجاع به کیس ۱۸) ، جهت بیمار فوق می توانیم تشخیص Double Negative NMOSD را در نظر بگیریم.
برای آنکه این تشخیص محرز گردد، باید حداقل دو علامت اصلی از ۶ علامت زیر موجود باشد:
۱. ترانسورس میلیت با یافته LETM در ام ار ای نخاع گردنی
۲. اوپتیک نوریت که در ام آر آی مغز یا یافته غیراختصاصی داشته باشیم و یا یافته long Extended Optic Nerve Lesion داشته باشیم ؛ یعنی یا ضایعه هیپرسیگنال بزرگ در روی عصب بینایی داشته باشیم که بیش از نصف طول عصب را درگیر کرده باشد و یا کیاسما را درگیر کرده باشد.
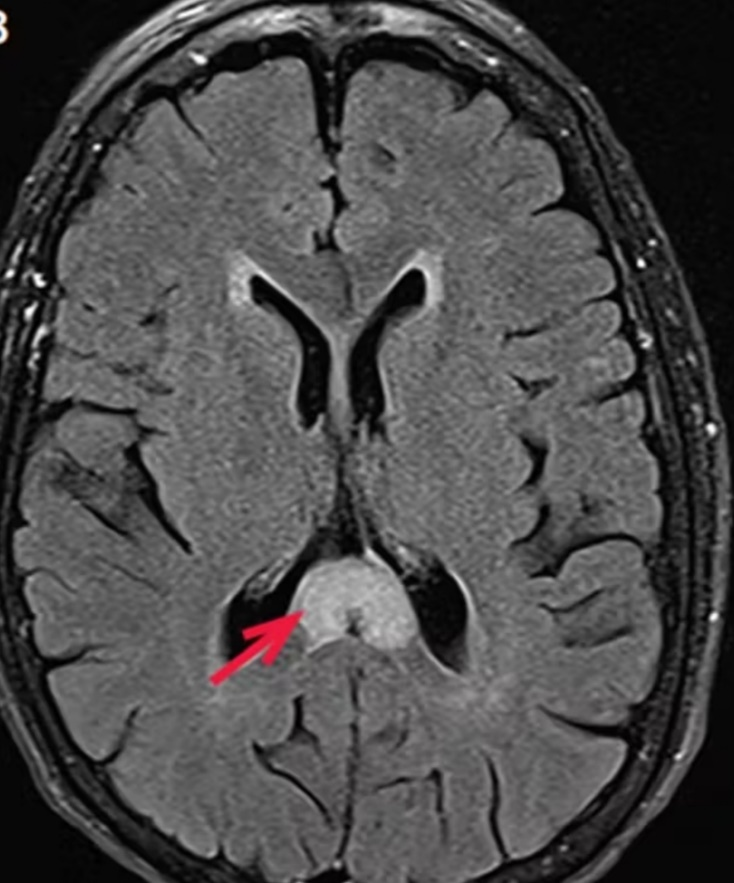
Acute Area Postrema Syndrome MRI Finding
۳. سکسکه و/ یا تهوع و استفراغ داشته باشیم، که حداقل ۴۸ ساعت ادامه داشته باشند و علل گوارشی و دیگر علل رد شده باشند و یا درگیری ساقه مغز داشته باشیم که در ام ار ای ضایعه در منطقه خلف مدولا ابلانگاتا داشته باشیم که اصطلاحا سندروم Acute Area Postrema Syndrome ( APS) اطلاق می شود.
۴. دوبینی ، سرگیجه و علایم دیگر درگیری ساقه مغز داشته باشیم و در ام ار ای ضایعات هیپرسیگنال در حاشیه بطن چهارم داشته باشیم.
۵. علایم درگیری نیمکره های مغزی داشته باشیم که در ام ار آی مغز ضایعات وسیع در حاشیه بطن های جانبی ( Extensive lesions in Periventricular Area) و یا کوپوس کالوزوم و یا ضایعات یکطرفه و یا دوطرفه ساب کورتیکال داشته باشیم.
۶. اختلالات خواب ( نارکولپسی) داشته باشیم که به علت درگیری تالاموس و ضایعات هیپرسیگنال در منطقه دیانسفالون و حاشیه بطن سوم داشته باشیم. Acute Diencephalic Syndrome
بیمار ما، در واقع معیار میلیت و اپیتک نوریت را پر می کند؛ زیرا درگیری میلیت با یافته LETM همراه بود و علامت چشمی دو طرفه با اختلال VEP نیز داشت و در ام ار آی مغز یافته غیر اختصاصی داشت.
پس بر اساس IPND.2015 ، تشخیص کامل Double negative NMSD را پر می نمود.
از سمتی، FANA مثبت بود، ولی بقیه مارکرهای NPSLE ( Neuropsychiatric SLE) منفی بودند، پس تشخیص NPSLE مطرح نمی شد. ( برای اطلاعات بیشتر در خصوص NPSLE، به کیس ۱۲ در همین گروه مراجعه نمایید)، ولی Anti Ro مثبت بود و از سمتی بیمار از خشکی بیش از سه ماه چشم ها شاکی بود. لذا برای تشخیص هم زمان سندروم شوگرن بیمار به استاد محترم جناب آقای دکتر نوایی نیا ، همکار محترم روماتولوژی ارجاع شد.
جناب آقای دکتر نوایی نیا با تاییدیه متخصص چشم و تست مثبت شیرمر (Schirmer’s test ) تشخیص شوگرن را تایید فرمودند .
اپروچ درمانی :
با توجه به مطالب فوق، برای بیمار فوق شروع داروهای ام اس اصلا توصیه نمی شود. لذا چون بیمار تشخیص Double negative NMOSD داشت، ما ریتوکسی ماب را شروع کردیم و از سمتی، به علت هم زمانی شوگرن، جهت بیمار هیدروکسی کلروکین، بروموهگزین و پردنیزولون خوراکی نیز شروع شد.
خوشبختانه در پیگیری های بعدی وضعیت بالینی بیمار بهتر بود.


